Анализы и нормы
Для инфы копирую себе))
Анализы. Полный справочник
Ссылки скрыты.
На примере 28-ми дневного цикла, с овуляцией на 14—15ДЦ…
Дни 1, 2, 3
Гормоны: медленно начинает расти ФСГ (2, 45—9, 47 мЕд/мл), ЛГ остается примерно на своем нижнем уровне (1, 84—26, 97 мЕд/мл), эстрадиол – падает от первого дня до своего низшего уровня (68—1269 пмоль/л), прогестерон — низкий (0, 32—2, 23 пмоль/л)
Фолликулы: ничего не происходит
Выделения: жидкая красная кровь, ощущения скользкие и мокрые
БТ (базальная температура): 36, 3—36, 5 (орально), 36, 4—36, 6 (вагинально и ректально)
Шейка матки: приоткрыта, средней мягкости, слизистая пробка выходит с кровью
ПА: подождать во время сильного кровотечения
Дни 4, 5
Гормоны: ФСГ продолжает расти (2, 45—9, 47 мЕд/мл), ЛГ – тот же уровень (1, 84—26, 97 мЕд/мл), эстрадиол – низко (68—1269 пмоль/л)
Фолликулы: ничего не происходит
Эндометрий: 3—4мм
Выделения: кровомазание, слизи нету, шеечных выделений почти нету, ощущения сухие
БТ: 36, 3—36, 5 (орально), 36, 4—36, 6 (вагинально и ректально)
Шейка матки: закрывается, удлиняется, формируется слизистая пробка
ПА: бесплодные дни (можно не предохраняться, если не планировать ребенка)
Дни 6, 7, 8
Гормоны: ФСГ достигает уровня первого порога (который запускает фазу созревания тех фолликулов, которые на него запрограммированы) (2, 45—9, 47 мЕд/мл), ЛГ – постоянный (1, 84—26, 97 мЕд/мл), эстрадиол – начинает медленно расти (как только фолликулы начали расти, яичники медленно усиливают его выработку) (68—1269 пмоль/л)
Фолликулы: начинают созревать те, которые лучше всего кровоснабжаются и запрограммированы на этот первый порог ФСГ – достигают размера 2—6мм в диаметре
Эндометрий: 4—6мм
Выделения: достаточно сухо, выделения кремообразные или липкие, если есть
БТ: 36, 3—36, 5 (орально), 36, 4—36, 6 (вагинально и ректально)
Шейка матки: закрыта, твердая, слизистая пробка сформирована
ПА: бесплодные дни
Дни 9, 10
Гормоны: ФСГ продолжает расти (2, 45—9, 47 мЕд/мл), ЛГ – постоянный (1, 84—26, 97 мЕд/мл), эстрадиол – растет, вырабатываемый активными яичниками (131—1655 пмоль/л)
Фолликулы: активно растут – доминантные размером 12—15мм
Эндометрий: 5—10мм
Выделения: становиться влажно, появляется первая жидковатая слизь
БТ: 36, 3—36, 5 (орально), 36, 4—36, 6 (вагинально и ректально)
Шейка матки: становиться мягче, начинает вырабатывать жидкую слизь
ПА: относительно плодные дни (предохранение необходимо, если не планировать ребенка)
Дни 11, 12, 13
Гормоны: ФСГ растет (2, 67—15, 67 мЕд/мл), достигает второго порога, ЛГ – быстро растет, спровоцированный эстрадиолом, эстрадиол – продолжает расти (131—1655 пмоль/л)
Фолликулы: те (1—2шт), которые вырабатывают максимум эстрадиола, а значит являются самыми крупными (около 15мм), достигая второго порога вступают в овуляторную фазу, остальные, мелкие, атрезируются
Эндометрий: 7—14мм
Выделения: жидкая, очень тягучая слизь, ощущения мокрые
БТ: возможно снижение на 0, 1—0, 2 градуса, часто температура остается стабильной
Шейка матки: мягкая, открытая, слизистая пробка вытекает, полностью открывая проход
ПА: плодные дни (активная половая жизнь, если планировать ребенка)
Дни 14, 15:
Гормоны: ФСГ спадает (0, 01—6, 4 мЕд/мл), ЛГ достигает своего пика (за 36 часов максимум с момента начала его усиленной выработки) (19, 61—114, 93 мЕд/мл), эстрадиол растет, прогестерон медленно растет (0, 48—9, 41 пмоль/л)
Фолликулы: доминантный фолликул (-ы), достигая определенного размера (18—25мм) и вырабатывая определенное кол-во эстрадиола, становятся чувствительны к ЛГ. Через 12 часов после того, как ЛГ достигнет максимума происходит разрыв фолликула – овуляция.
Эндометрий: 10—16мм
Выделения: обильные, тягучие, мокрые
БТ: вырастает на 0, 3—0, 4 градуса
Шейка матки: открытая, мягкая, набухшая, начинает формироваться пробка
ПА: плодные дни (активная половая жизнь, если планировать ребенка)
Дни 16, 17, 18
Гормоны: ФСГ резко спадает, ЛГ спадает сразу после своего пика (0, 61—15, 91 мЕд/мл), эстрадиол спадает (91—861 пмоль/л), прогестерон немного спадает после овуляции, но остается стабильно высоким
Яйцеклетка: движется по маточной трубе, в которой происходит (или не происходит) ее слияние со сперматозоидом. Если зачатия не происходит, яйцеклетка отмирает через 2—3 дня после овуляции
Желтое тело: сформировано, провоцирует выработку прогестерона и размягчение, набухание эндометрия, 15—20мм в диаметре
Эндометрий: 10—16мм, набухание
Выделения: липкие, не скользкие, слегка влажно
БТ: 36, 7—36, 9 (орально), 36, 8—37, 1 (вагинально и ректально)
Шейка матки: закрывается, твердеет, удлиняется, пробка сформирована
ПА: относительно плодные дни (зачатие все еще возможно – яйцеклетка живет 2—3 дня после овуляции)
Дни 19, 20, 21
Гормоны: ФСГ стабильно низкий, ЛГ стабильно низкий, эстрадиол немного спадает, но остается выше, чем в первой фазе (91—861 пмоль/л), прогестерон стабильно высокий (6, 99—56, 93 пмоль/л)
Яйцеклетка: оплодотворенная движется по маточной трубе. После слияния ядер яйцеклетки и сперматозоида, начинается деление зиготы (оплодотворенная яйцеклетка). На 3-ий день после зачатия – 16—32 клетки – морула. На 4—5 – бластоциста – 250 клеток, форма шелковицы. Желтое тело: растет, 25—27мм
Эндометрий: 10—18мм
Выделения: липкие, сухо
БТ: 36, 7—36, 9 (орально), 36, 8—37, 1 (вагинально и ректально)
Шейка матки: закрыта, твердая
ПА: бесплодные дни
Дни 22, 23
Гормоны: ФСГ стабильно низкий, ЛГ стабильно низкий, эстрадиол стабильный, прогестерон высокий (6, 99—56, 93 пмоль/л)
Бластоциста: происходит имплантация
Желтое тело: 25—27мм
Эндометрий: 10—18мм, набухший, рыхлый
Выделения: если зачатие произошло, возможно кровомазание, вообще сухо, выделения липкие
БТ: возможно легкое западение температуры на 0, 1—0, 2 градуса при имплантации
Шейка матки: закрытая, твердая
ПА: бесплодные дни
Дни 24, 25, 26, 27, 28
Гормоны: ФСГ стабильно низкий, ЛГ стабильно низкий, эстрадиол стабильный, прогестерон высокий (6, 99—56, 93 пмоль/л) – падает в последний день цикла, или растет после имплантации в случае наступления беременности (8, 9—468, 4 пмоль/л)
Эмбрион: сформировано плодное яйцо, формируются три тканевых листа (эктодерма – кожа, глаза, нервная система, волосы; мезодерма – скелет, мышцы, кровеносные сосуды; эндодерма – внутренние органы)
Желтое тело: растет, увеличивая уровень прогестерона, если имплантация произошла. Уменьшается (10—15мм), если ее не было, тем самым спадает уровень прогестерона, провоцируя отделение эндометрия.
Эндометрий: 10—17мм, если зачатие не произошло, 11—20мм, если произошло
Выделения: сухо, липкие или кремообразные
БТ: 36, 7—36, 9 (орально), 36, 8—37, 1 (вагинально и ректально) – если зачатия не произошло; 36, 8—37 (орально), 36, 9—37, 2 (вагинально и ректально) – если была имплантация
Шейка матки: твердая, закрытая
ПА: бесплодные дни
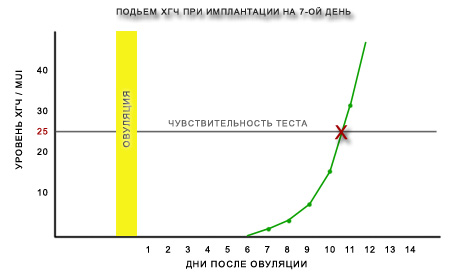
рост ХГЧ в зависимости от ДПО
№ дпо — min [средний] max
7 дпо — 2 [4] 10
8 дпо — 3 [7] 18
9 дпо — 5 [11] 21
10дпо — 8 [18] 26
11дпо — 11 [28] 45
12дпо — 17 [45] 65
13дпо — 22 [73] 105
14дпо — 29 [105] 170
15дпо — 39 [160] 270
16дпо — 68 [260] 400
17дпо — 120 [410] 580
18дпо — 220 [650] 840
19дпо — 370 [980] 1300
20дпо — 520 [1380] 2000 и т.д.
ХГЧ начинает вырабатываться только после имплантации.
Нормы толщины эндометрия
1 - 2 день цикла - 0,5 - 0,9 см
3 - 4 день цикла - 0,3 - 0,5 см
5 - 7 день цикла - 0,6 - 0,9 см
8 - 10 день цикла - 0,8 - 1,0 см
11 - 14 день цикла - 0,9 - 1,3 см
15 - 18 день цикла - 1,0 - 1,3 см
19 - 23 день цикла - 1,0 - 1,4 см
24 - 27 день цикла - 1,0 - 1,3 см
Диаметр фолликула на
10-й день цикла 10 мм,
на 11-й день 13,5 мм,
на 12-й день 16,6 мм,
на 13-й день 19,9 мм,
на 14-й день 21 мм - пик Овуляции
Рост доминантного фолликула
Доминантный фолликул можно отследить при динамическом УЗИ с 8 по 12 день цикла.
При этом его размеры к 12 дню обычно превышают 15 мм.
Доминантный фолликул увеличивается в среднем на 2-3 мм в день, достигая к моменту овуляции 20 мм (18-24 мм).
Ультразвуковые прогностические признаки овуляции:
-Наличие доминантного фолликула более 16 мм в диаметре;
-Выявление в доминантном фолликуле яйценосного бугорка;
-Двойной контур вокруг доминантного фолликула;
-Фрагментарное утолщение, неровность внутреннего контура доминантного фолликула.
фолликулометрия
Обычно рекомендуется проводить первый сеанс УЗИ на 8-10 день менструального цикла из расчета, что он продолжается ровно 28 дней. Как известно, длина цикла изменяется за счет первой фазы, при этом продолжительность второй всегда остается постоянной и составляет (в норме) 13-14 дней. В связи с этим, женщинам с регулярным, но более длинным или коротким циклом нужно отправляться на первое УЗИ не на 8-10 день цикла, а приблизительно за 4-6 дней до предполагаемой овуляции. Частоту и количество сеансов определит врач. Обычно бывает достаточно 2-3 посещений кабинета УЗИ с интервалом в 2-3 дня.




Классическая картина ультразвукового мониторинга
Если ориентироваться на классический цикл, то на 8-10 день уже можно увидеть один (реже 2 и более) доминантный фолликул диаметром 12-15 мм, в то время как другие имеют значительно меньшие размеры. Далее он продолжает увеличиваться на 2-3 мм в день и к моменту овуляции может достигать 18-25 мм в диаметре. Эндометрий к этому моменту имеет трехслойную структуру и толщину около 10-12 мм. Затем происходит выброс лютеинизирующего гормона, и яйцеклетка выходит с небольшим количеством фолликулярной жидкости в брюшную полость.
На произошедшую овуляцию указывает дальнейшее "исчезновение" или уменьшение доминантного фолликула и деформация его стенок, а также наличие жидкости в дугласовом пространстве. Позднее, на 15-18 день цикла, в месте овуляции можно увидеть желтое тело диаметром 15-20 мм, имеющее неправильную форму и неровные контуры. С каждым днем его размеры уменьшаются, и накануне менструации оно, как правило, плохо визуализируется или не определяется вовсе. Эхоплотность эндометрия в эти дни равномерно повышается, трехслойная структура сменяется однородной.
Характеристика спермограммы включает следующие показатели (для каждого приведены их нормальные значения):
-количество эякулята — 2-5 мл
-цвет — молочно-белый
-запах — каштана
-рН — 7,2-7,4
-время разжижения — 20-30 мин
-вязкость — 0-5 мм
-количество сперматозоидов в 1 мл — 60-120 млн/мл
-количество сперматозоидов во всем эякуляте — 120-600 млн
-подвижность, активноподвижные — 60-70%
-слабоподвижные — 10-15%
-неподвижные — 20-25%
-количество живых сперматозоидов — 70-80%
-количество мертвых — до 20%
-патологические формы,
-общий процент — до 20%
-клетки сперматогенеза,
-общий процент — 1-2%
-лейкоциты — до 10 в поле зрения
-эритроциты — нет
-эпителий — 2-3
-кристаллы Бехтера — единичные
-лецитиновые зерна — много
-слизь — нет
-спермагглютинация — нет
-микрофлора — нет
-специальные пробы резистентность — 120 мин и более
-скорость движения сперматозоидов — 3 мм/мин
-метаболическая активность — 60 мин и более
-утомляемость — процент подвижных форм через 1 час уменьшается на 10%, через 5 часов — на 40%
Следует отметить, что не всегда отклонение от данных характеристик в ту или иную сторону является признаком заболевания. Только комплексная оценка полученных данных и их взаимосвязей позволяет оценить оплодотворяющую способность мужчины. При этом спермограмма не только может быть использована для выявления бесплодия, но и дает возможность оценить и другие патологические отклонения в состоянии здоровья мужчины.
Источник: http://www.babyplan.ru/user/197362-babarka/#ixzz2wtb9Odko
-
 1
1











1 комментарий
Рекомендованные комментарии